Эффективность применения диодных хирургических лазеров в гинекологии
Эффективность применения диодных хирургических лазеров в гинекологии
Лазерные технологии занимают видное место в современной медицине, обладая несомненными преимуществами перед существующими методами хирургии и способствуя совершенствованию старых и появлению новых нетрадиционных способов лечения, благодаря использованию уникальных свойств лазерного луча [5].
Появление во второй половине ХХ века мощных полупроводниковых (диодных) лазеров с высоким коэффициентом полезного действия создало все условия для широкого внедрения лазерной медицинской техники в повседневную практику врача.
Высокая надежность, простота управления, малые вес, габариты и энергопотребление позволяют использовать современные хирургические лазерные аппараты на основе мощных полупроводниковых (диодных) лазеров в лечебных учреждениях массового здравоохранения, не имеющих инженерно-технических служб, при этом снижаются расходы на их эксплуатацию. Низкая чувствительность к внешним воздействиям в сочетании с малым энергопотреблением позволяют использовать подобные аппараты во внеклинических условиях.
Дополнительным положительным фактором на пути дальнейшего внедрения лазерных технологий в медицинские учреждения Украины стало появление гораздо более дешевой отечественной лазерной техники, ничуть не уступающей аналогичной импортной по качеству. К числу таких аппаратов относится лазерный коагулятор «Лика-хирург», который вот уже более десяти лет применяется во многих медицинских учреждениях Украины и за эти годы успел заслужить доверие многих специалистов в различных областях медицины.
Одной из наиболее перспективных областей применения диодных хирургических лазеров является гинекология.
Накопленный клинический материал позволяет сформулировать ряд существенных преимуществ лазерной хирургии по сравнению с другими существующими методами лечения заболеваний шейки матки, влагалища и вульвы (электро- и криовоздействие, химическая коагуляция, консервативное лечение):
- лазерное воздействие осуществляется под контролем кольпоскопа, что позволяет полностью убрать патологический очаг с минимальной травматизацией окружающих здоровых тканей;
- надежный контроль глубины испарения и объема удаляемой ткани;
- возможность работы в воздушной и водной среде;
- в процессе проведения процедуры происходит стерилизация области воздействия, что предотвращает развитие бактериальных инфекций;
- в результате лазерной коагуляции образуется плотный струп, который при отторжении не вызывает кровотечения [2];
- на поверхности лазерной раны образуется тонкая плотная пленка, обладающая барьерными и защитными свойствами, что облегчает течение послеоперационного периода и снижает риск послеоперационных осложнений;
- бескровность операции;
- отсутствие послеоперационных грубых рубцовых изменений, что особенно ценно при операциях на шейке матки у женщин репродуктивного возраста, в том числе и нерожавших [6];
- высокий уровень регенерации, отсутствие стеноза, а также атравматичность по отношению к шеечным железам;
- процедура лазерной коагуляции по времени занимает 3-5 минут [2].
Диодные хирургические лазеры имеют ряд существенных достоинств, которых лишены традиционно применяемые в оперативной гинекологии СО2-лазеры:
- портативность диодных лазерных аппаратов, позволяющая проводить большинство оперативных вмешательств в амбулаторных условиях;
- наличие гибких световодов малого диаметра (400 или 600 мкм), которые можно проводить через канал эндоскопа или лапароскопа непосредственно к зоне воздействия.
Лазерная коагуляция шейки матки проводится в первую фазу менструального цикла (5-8 день). Перед процедурой все пациентки проходят обязательное комплексное обследование, которое включает:
- расширенную кольпоскопию и вульвоскопию;
- прицельную биопсию патологических участков шейки матки, влагалища и вульвы, при необходимости выскабливание цервикального канала;
- бактериологическое и цитологическое исследование мазков;
- общий анализ крови, анализ крови на RW и ВИЧ-инфекцию.
- обследование на сексуально-трансмиссивные инфекции методом полимеразной цепной реакции (ПЦР) или другими высокоинформативными методами диагностики [4].
Лазерное излучение поглощается намного эффективнее в карбонизированной или специально прокрашенной поверхности кожи или слизистой оболочки, ввиду изменившихся оптических свойств ткани. Для окрашивания с целью локального увеличения коэффициента поглощения ткани хорошо подходит раствор насыщенного марганцево-кислого калия.
Операционное поле однократно или многократно прокрашивают, повторяя размеры и формы готового к удалению образования. При таком окрашивании скорость и точность вапоризации существенно возрастает. При этом на прилегающие ткани попадает незначительная доля рассеянного излучения, обладающего мягким терапевтическим действием.
Большинство лазерных оперативных вмешательств проводится в амбулаторных условиях под местной анестезией. Удаляемые образования на слизистых оболочках обычно обрабатывают анестезирующим спреем (10% раствор лидокаина) с задержкой в манипуляциях на 3-5 минут. Иногда удаляемые образования обкладывают салфетками, смоченными в 10% растворе лидокаина [4].
Заживление после лазерной коагуляции имеет свои особенности: происходит быстрое отторжение коагуляционного струпа (4-5-е сутки), более ранний процесс регенерации (14-15-е сутки), эпителизация заканчивается к 22-27-м суткам со дня проведения операции. Таким образом, эпителизация, как правило, завершается к моменту наступления очередной менструации.
Заживление после лазерокоагуляции по поводу ретенционных кист и наружного эндометриоза шейки матки происходит значительно быстрее - к 10-12-м суткам, а вульвы – в течение 3-4 недель, без косметических дефектов [2].
Лазерокоагуляция шейки матки имеет определенное влияние на нейроэндокринную систему и регуляцию репродуктивной функции [3]. Клинический опыт ряда исследователей показал, что лазерная коагуляция сопровождается повышением уровня эстрогена в 1,7 раза, прогестерона – в 2 раза [2]. В результате лазерокоагуляции шейки матки у большинства пациенток с нарушенным менструальным циклом наблюдалось восстановление регулярного менструального цикла (Зуев В.М. и др., 1991).
Показания к применению диодных хирургических лазеров в гинекологии [1]
Патологические состояния вульвы и перианальной области:
- вульварная интраэпителиальная неоплазия (VIN);
- вестибулярный папилломатоз;
- доброкачественные опухоли вульвы (плоскоклеточная папиллома, фиброэпителиальный полип (фиброэпителиома), базально-клеточная папиллома (себорейный кератоз), кератоакантома, гемангиома;
- экзофитные кондиломы;
- плоские кондиломы;
- остроконечные кондиломы.
Патологические состояния влагалища:
- вагинальная интраэпителиальная неоплазия (VaIN);
- экзофитные кондиломы;
- плоские кондиломы;
- кисты влагалища;
- участки врожденной зоны трансформации;
- полиповидные образования;
- аденоз и эндометриоз;
- рубцовые деформации влагалища;
- остроконечные кондиломы вульвы и влагалища.
Патологические состояния шейки матки:
- эктопия цилиндрического эпителия шейки матки;
- эктропион;
- цервикальная интраэпителиальная неоплазия 1,2 степени (CIN);
- ретенционные кисты;
- рубцовые деформации шейки матки;
- эндометриоз;
- полипы нижней трети цервикального канала;
- экзофитные кондиломы.
Внутриматочная патология:
- полипы эндометрия;
- гиперпластические процессы эндометрия (железистая, железисто-кистозная гиперплазия эндометрия)
- внутриматочные синехии;
- лейомиома матки с подслизистым расположением узла;
- эндометриоидные эктопии;
- пороки развития матки.
Патология органов малого таза:
- спаечная болезнь;
- эндометриоз.
Таким образом, опираясь на научные данные, можно утверждать, что применение хирургического диодного лазера в гинекологии позволяет проводить операции на шейке матки, влагалище и вульве в амбулаторных условиях с высоким терапевтическим эффектом. Метод лазерной коагуляции имеет особую актуальность, так как его можно применять у нерожавших женщин и женщин активного репродуктивного возраста.
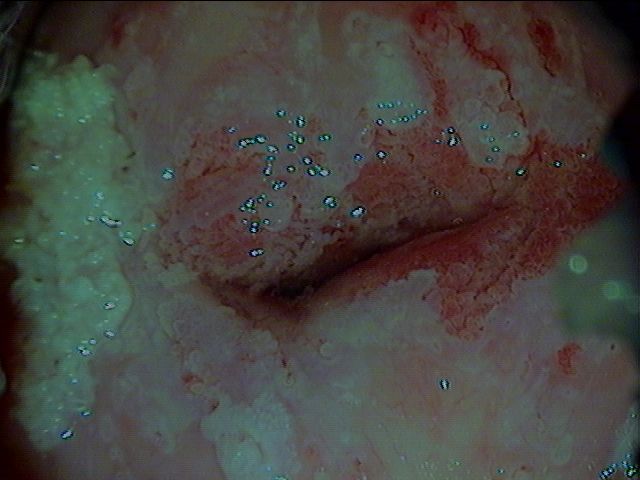
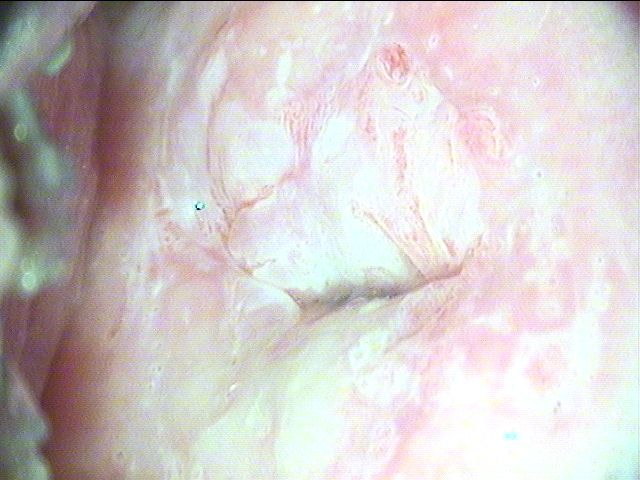
Рис. 1.1 Пациентка К., 28 лет. Кондиломы шейки матки [1]
Рис. 1.2 Пациентка К., 28 лет. Через 2 месяца после лазерного удаления кондилом [1]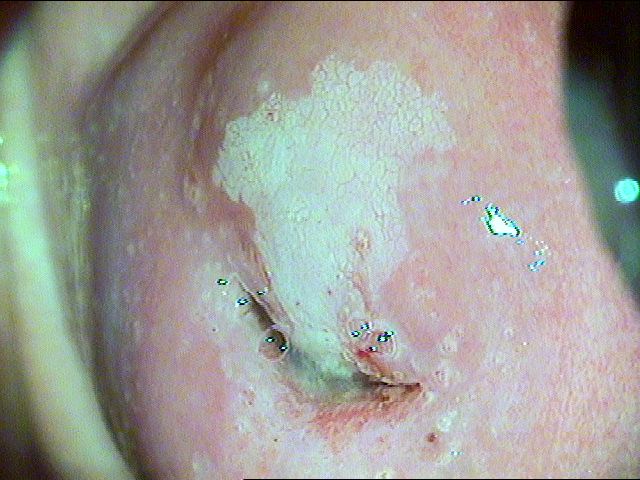
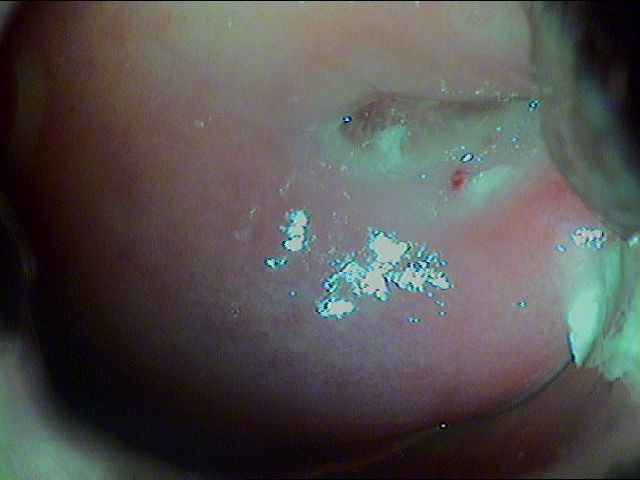
Рис. 2.1 Пациентка Ю., 23 года. Дисплазия легкой степени
Рис. 2.2 Пациентка Ю., 23 года. Через 3 месяца после лазерной деструкции 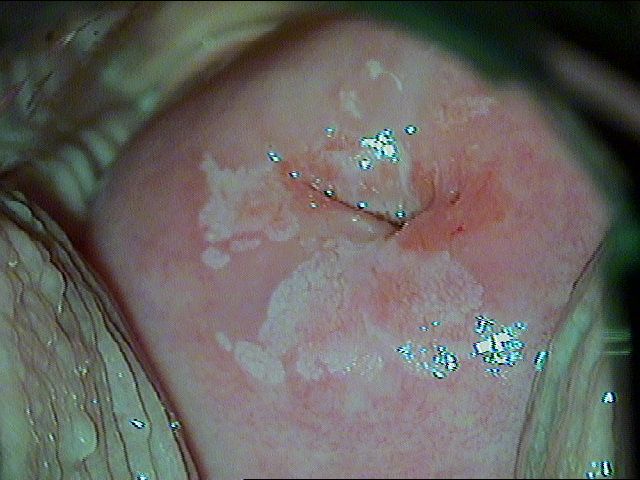
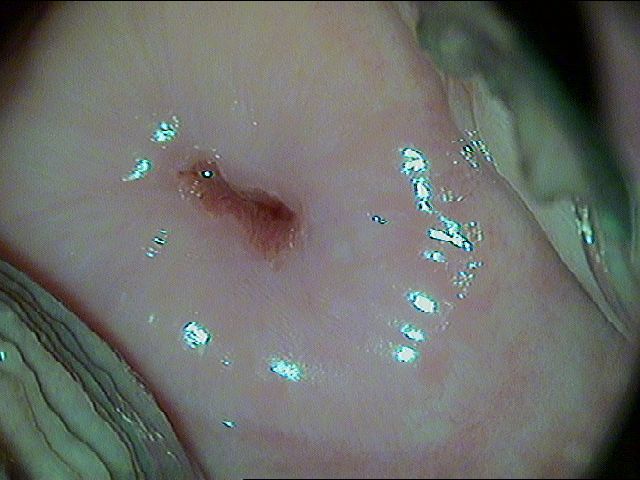
Рис. 3.1 Пациентка С., 25 лет. Дисплазия легкой степени [1]
Рис. 3.2 Пациентка С., 25 лет. Через 3 месяца после лазерной деструкции [1]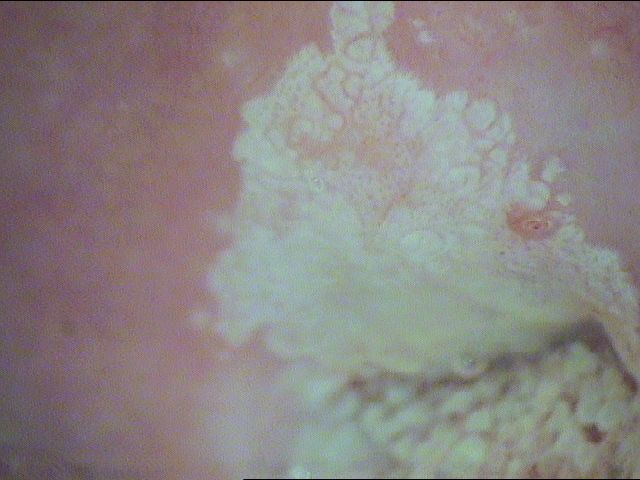
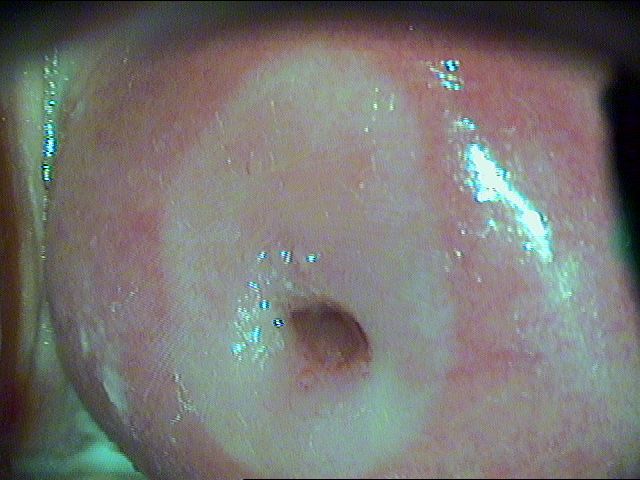
Рис. 4.1 Пациентка Н., 26 лет. Дисплазия легкой степени [1]
Рис. 4.2 Пациентка Н., 26 лет. Через 2 месяца после лазерной деструкции [1]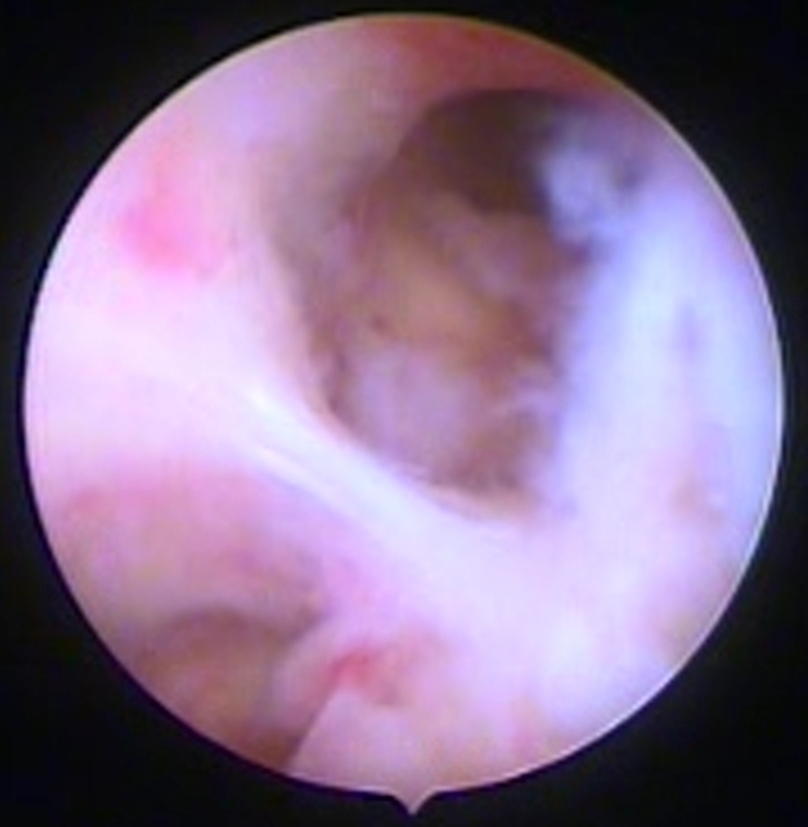
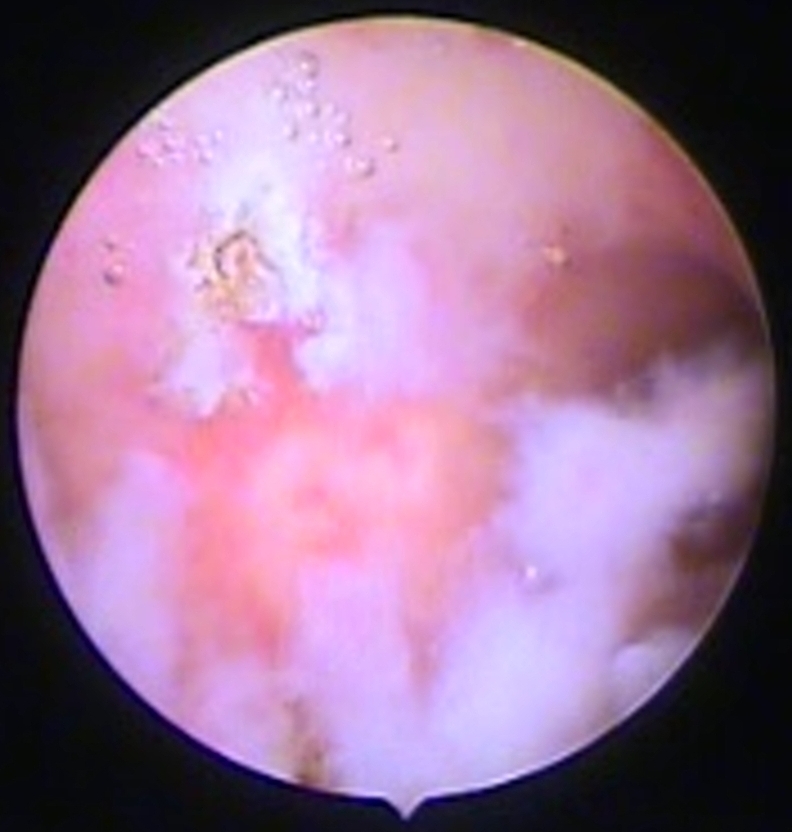
Рис. 5.1 Пациентка Н., 34 года. Синехия полости матки [1]
Рис. 5.2 Пациентка Н., 34 года. Вид полости матки после рассечения синехии [1]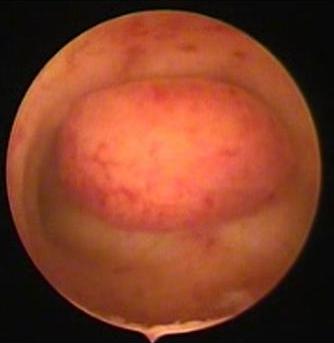
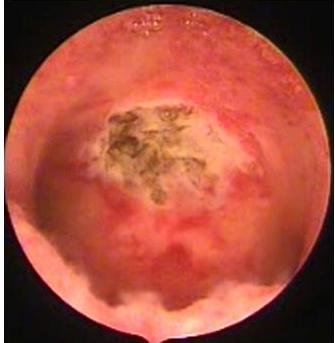
Рис. 6.1 Пациентка Л., 32 года. Полип тела матки на широком основании [1]
Рис. 6.2 Пациентка Л., 32 года. Полип тела матки на широком основании. Состояние после резекции полупроводниковым лазером [1]

Рис. 7.1 Пациентка М., 25 лет. Эрозия шейки матки [1]
Рис. 7.2 Пациентка М., 25 лет. Через 2 месяца после лазерной коагуляции эрозии [1]
Литература
1. Применение хирургических диодных лазеров в гинеологии / В.В. Семенов, О.С. Севостьянова, Ю.Н. Голоденко, Ю.Ю. Смирнова, А.В. Семенов, В.В. Холин, А.В. Корунец. – Черкассы, 2014. – 44 с.
2. Доронин В.А., Скобелкин О.К. Применение полупроводниковых инфракрасных лазеров в пластической хирургии // Лазерная медицина. – 1997. – Т.1, Вып. 1. – С.26-28.
3. Козлова В.И., Пухнер А.Ф. Вирусные, хламидийные и микоплазменные заболевания гениталий. – М.:Медицина, 2003. – 438 с.
4. Лакатош В.П. Лечение плоской кондиломы шейки матки методом СО2 – лазерной терапии // Врачебное дело. – 1998. - № 4. – С. 146-149.
5. Лазеры в клинической медицине. Руководство для врачей / Под ред. С.Д. Плетнева. – М.: Медицина, 1996. – 242 с.
6. Лобанов Г.Ф., Лобанова О.К. Перспективи використання напівпровідникового лазера «Ліка-хірург» в комплексному лікуванні папіломавірусної інфекції слизових оболонок // Материалы ХХVІ Международной научно-практической конференции «Применение лазеров в биологии и медицине». – Ялта, 2006. – С. 69-70.
*Использование материалов статьи возможно только со ссылкой на литературный источник или наш сайт (www.fotonikaplus.com.ua). В ином случае будет иметь место нарушение авторских прав.
